
A l'origine de chaque individu on retrouve une cellule souche : l'œuf fécondé. Cette cellule est le fruit de la rencontre de deux gamètes: le spermatozoïde et l'ovocyte. Elle correspond à "LA cellule souche idéale" puisqu'elle dispose d'une extrême capacité de multiplication pour former les millions de milliards de cellules constituant un organisme adulte mais aussi d'énormes capacités de différenciation puisqu'elle peut donner des tissus très différents comme le muscle, le cœur, le tissu nerveux, la peau, mais aussi d'autres gamètes et les enveloppes de l'embryon et du fœtus (placenta entre autre).
Les tissus sont définis comme des ensembles coopératifs de cellules ayant différentes fonctions. Chez l'adulte, de très nombreux tissus hébergent quelques rares cellules souches plus spécialisées, programmées pour donner plusieurs types de cellules. Ces cellules souches adultes, servent au quotidien à fabriquer des globules rouges et blancs par exemple. Elles servent à la croissance des tissus et organes durant l'enfance mais aussi à réparer ces tissus en cas de
dommage (infections, traumatismes, par exemple). Dans ces tissus adultes, les cellules se protègent de l'environnement en restant "tapies" dans des niches où elles ont une activité réduite. Mon laboratoire à l'Institut Pasteur de Paris travaille sur l'environnement de ces cellules souches. Dernièrement, nous avons montré que les cellules souches du muscle survivaient 17 jours post-mortem chez l'homme et 16 jours post-mortem chez la souris. A partir de deux grammes de muscles de cadavres et après plusieurs jours de culture nous avons obtenu des millions de cellules. Ces cellules souches, une fois remises en culture, conservent leur capacité à se différencier en cellules musculaires parfaitement fonctionnelles même après une greffe chez l'animal.
Cellules souches reformant du muscle en culture obtenues à partir d'un cadavre 17 jours post mortem.
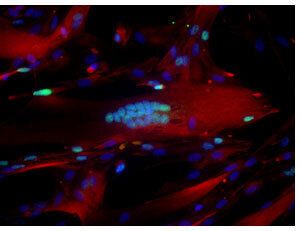
Devant ce résultat très étonnant, nous avons cherché à caractériser ces cellules pour comprendre comment elles pouvaient subsister dans un milieu aussi défavorable et notamment sans oxygène ni nutriments. Les chercheurs de l'équipe ont observé la mise en place, chez ces cellules, d'un état "dormant", dont le métabolisme est extrêmement diminué. Cet état de dormance est favorisé par une organisation cellulaire réduite au strict nécessaire : très peu de mitochondries (les usines de production d'énergie -à partir d'oxygène- de toute cellule) et des stocks énergétiques très faibles. "Un parallèle peut être établi avec les conditions pathologiques où les cellules doivent faire face à des carences sévères avant d'entrer à nouveau dans le cycle cellulaire pour régénérer le tissu ou l'organe endommagé", explique Fabrice Chrétien. "A la phase aigüe d'une lésion dumuscle, la distribution d'oxygène est très perturbée. Nous avons même constaté que les cellules souches musculaires en anoxie (privées d'oxygène) à 4°C survivaient mieux que celles qui avaient été exposées régulièrement à l'oxygène ambiant".
Mon équipe s'est ensuite demandée si ces résultats pouvaient s'appliquer à un autre type cellulaire. Elle a donc testé les cellules souches de la moelle osseuse à l'origine des cellules sanguines (globules blancs et globules rouges). Celles-ci restent viables 4 jours post-mortem chez l'homme et chez la souris et conservent également leur capacité à reconstituer les tissus après greffe de moelle.
Cette découverte laisse envisager une nouvelle source et surtout de nouveaux moyens de conservation des cellules souches à usage thérapeutique pour un certains nombres de pathologies. C'est le cas par exemple de la leucémie qui nécessite une greffe de moelle osseuse pour restaurer les cellules sanguines et immunitaires des malades détruites par chimiothérapie ou radiothérapie. En prélevant après leur mort des cellules souches de moelle osseuse sur des donneurs consentants, les médecins pourraient pallier la pénurie de tissus et cellules. Une piste thérapeutique qui nécessite encore de nombreuses validations avant d'être réellement mise en application, mais très prometteuse dans le cadre de la thérapie cellulaire. Grace à la thérapie cellulaire, déjà utilisée pour un nombre restreint de pathologie, une nouvelle ère thérapeutique s'ouvre désormais. Demain les médecins ne se contenteront pas de tuer des agents infectieux, des cellules tumorales ou de remplacer une molécule manquante, ils pourront aussi recréer un tissu après une maladie avec toute sa complexité et toutes ses fonctionnalités.
Le Professeur Fabrice Chrétien est médecin, neuropathologiste chercheur et professeur d'histologie à l'université Versailles Saint Quentin en Yvelines. Il dirige une unité de recherche à l'Institut Pasteur de Paris qui travaille sur les interactions cellulaires au cours de la réparation tissulaire. Il est également chef de service du laboratoire de Neuropathologie, à l'hôpital Sainte Anne à Paris, Université René Descartes.